当科での過去4年間の主な症例数です。
手術件数
| 2020年 | 2021年 | 2022年 | 2023年 | |
|---|---|---|---|---|
| 経皮的冠動脈形成術 | 274例 | 295例 | 279例 | 267例 |
| 経皮的末梢血管形成術 | 151例 | 122例 | 69例 | 81例 |
| 大動脈瘤ステントグラフト | 36例 | 15例 | 20例 | 51例 |
| カテーテルアブレーション | 374例 | 403例 | 354例 | 365例 |
| 永久ペースメーカー | 83例 | 99例 | 112例 | 117例 |
| 両室ペースメーカー/植え込み型除細動器 | 23例 | 25例 | 30例 | 21例 |
| マイトラクリップ | 7例 | 6例 | 10例 | 15例 |
| 経皮的左心耳閉鎖術(Watchman) | 7例 | 8例 | 3例 | 14例 |
| 経カテーテル的大動脈弁置換術(TAVI) | 44例 | 47例 | 50例 | 57例 |
| ASD/PDA 閉鎖術 | 19例 | 9例 | ||
| 肺動脈バルーン拡張術 | 12例 | 4例 |
画像診断件数
| 2020年 | 2021年 | 2022年 | 2023年 | |
|---|---|---|---|---|
| 心/血管エコー | 7303例 | 8242例 | 8236例 | ― |
| 核医学検査(シンチ) | 427例 | 421例 | 440例 | ― |
| CT | 939例 | 981例 | 1124例 | ― |
| 心臓MRI | 146例 | 187例 | 155例 | ― |
心臓リハビリテーション件数
| 2020年 | 2021年 | 2022年 | 2023年 | |
|---|---|---|---|---|
| 心臓リハビリテーション | 3092例 | 3758例 | 4541例 | 4208例 |
冠動脈疾患
京大病院では2002年以降、虚血性心疾患に対して積極的にカテーテルインターベンションを行っており、薬剤溶出性ステントについても2004年の本邦での導入以来、積極的な使用を進めて参りました。非侵襲的な橈骨動脈穿刺を基本とし、多枝病変でも可能であれば 1 回の施術で施行するようにし、急性冠症候群でも退院までに適応病変は治療完遂を心がけています。また待機的 PCI については Pressure wire による虚血の評価を積極的に行い、層別化することにより治療適応の最適化をおこなっております。また IVUS/OCT はほぼ全症例に使用し、ステント治療の最良化を行っています。新型コロナ感染症蔓延で待機的症例が減りましたが、5類感染症移行後も緊急症例は増える傾向が鮮明になってきております。昨今の臨床研究の結果より薬物療法の最適化も重視しており、高用量スタチンは勿論のこと、PCI後の抗血小板療法に関してはShort DAPT をデフォルトとし出血リスクの軽減に努めております。 (渡邉真)
カテーテル・アブレーション
京大病院では頻脈性不整脈、特に心房細動や心室頻拍などの難治性不整脈に対するカテーテル・アブレーションに力を注いでいます。COVID-19パンデミック以降の症例数は 350~400 例で推移しています。今後も最先端の不整脈医療を実践するとともに、活発な学会報告、論文報告を行う所存です。(静田 聡)
植え込みデバイス
当科では徐脈に対するペースメーカ以外に、致死的心室性不整脈による心臓突然死予防を目的とした植込み型除細動器(ICD)移植術や、重症心不全に対する心臓再同期療法(CRT、両心室ペーシング)などを積極的に行っています。
また、2017 年に保険償還されたリードレス・ペースメーカについては、従来はVVIタイプのみでしたが、 2021年11月からはVDDタイプが使用可能となり、房室ブロック症例を含む幅広い患者に使用可能となりました。(静田 聡)
大動脈疾患
当科では2003年の井上ステントグラフトから始まり、2006年以降は市販グラフトによるステントグラフト内挿を多数施行しております。ステントグラフト治療は病院によっては心臓血管外科や放射線治療科で施行されることもありますが、当院では循環器内科と心臓血管外科からなるVascularチームにて治療にあたっております。腹部ステントグラフト治療では、遠隔期のエンドリーク予防目的で下腸間膜動脈や腰動脈などの塞栓が必要になりますが、冠動脈治療で培った経験を活かした細やかな手技を心がけ、長期成績の改善に努めております。2023年度は2022年度に比べ件数が増加し、胸部大動脈瘤に対するステントグラフト留置14例、腹部大動脈瘤に対するステントグラフト留置37例を施行しました。Vascularチームでは循環器内科、心臓血管外科に垣根なく、症例ごとに最適な治療を提供することをモットーにしております。大動脈疾患や、腸骨動脈瘤、内臓動脈瘤などでお困りの症例がございましたら、是非ご紹介下さい。(山本絵里香)
末梢血管疾患・慢性血栓塞栓性肺高血圧症
末梢血管疾患に対しては、症候性の閉塞性動脈硬化症患者および潰瘍をともなう重症下肢虚血 患者(CLI)に積極的にカテーテルインターベンションを行っています。浅大腿動脈領域に は、 バイアバーンステントグラフト、薬剤コーティングバルーン、新世代の薬剤溶出性ステント Eluviaや、石灰化病変・屈曲病変に有効な SUPERA ステントが使用可能となっています。従来治療が難しかった膝窩動脈閉塞例にも良好な成績を得ております。総大腿動脈閉塞をともなう症例では、心臓血管外科と協力し血栓内膜摘除術と EVT を組み合わせたハイブリッド治療を施行しています。 CLI 患者では下腿動脈から足関節遠位に至るまで血行再建を行い、皮膚科にも協力いただきながら、創部の治癒が得られるよう集学的な治療を行っています。また、肺高血圧グループとも協力し、2014 年より慢性血栓塞栓性肺 高血圧症 CTEPH に対して、バルーン肺動脈形成術 BPA を施行しております。DVT にて膝窩静脈から腸骨静脈まで血栓閉塞し症状の強い患者さんには、CDT(カテーテル血栓溶解療法)も施行しています。(塩見紘樹)
構造的心疾患
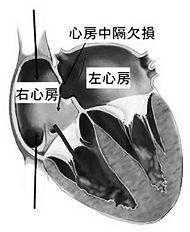
心房中隔欠損症に対するカテーテル治療
従来心房中隔欠損症は開胸手術でしか治療できませんでしたが、近年はナイチノールという特 殊な金属(形状記憶合金)をメッシュ状に編み込んで作られた閉鎖栓を用いたカテーテル閉鎖術 が主流になっています。全身麻酔下の手術ではありますが、手技自体は大腿静脈からカテーテルを用いて行うものであり、手技そのものにかかる時間は30 分~ 1 時間程度と患者様には比較的負担の少ない治療となっております。 CVIT 認定施設で治療が可能となり当院でも 2012 年 8月より治療を開始し 100例以上の治療が行われ良好な治療成績を上げております。(塩見紘樹)
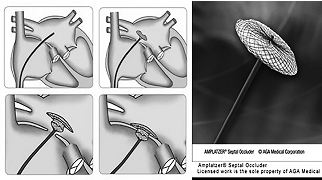
重症僧房弁閉鎖不全症に対する経皮的僧房弁クリップ術
開心術がハイリスクな僧帽弁閉鎖不全症(MR)の患者に対する経皮的僧帽弁クリップ術(MitraClip)が 2018 年 4 月より本邦にて保険償還され、当院でも 2019 年 3 月より治療を開始いたしました。透視よりも経食道エコーの所見が重要であり、全身麻酔下での処置となりますが、開胸を行わず人工心肺装置も用いずに治療を行うことが可能です。手技としては大腿静脈からアクセスして心房中隔穿刺を行い、左心房にシースを挿入し、クリップを僧帽弁へ向けて左室へ持ち込み前尖および後尖を各々把持して閉め、僧帽弁の接合を合わせることで僧帽弁逆流の Jet を減少させます。当院では前年10例に対し2023 年は 15例を施行し順調に症例数が増加傾向であります。術前より重症心不全で難渋している症例では術後リハビリが長引く症例もありますが、外来通院の患者さんであれば術後1週間程度で退院されています。低左心機能の心室性機能性 MRが増えてきておりますが、左室収縮能が悪るすぎるケースですと開胸手術での僧帽弁形成術は行えませんが、Mitraclipでは開胸手術の適応とならない高度収縮能低下例でも治療が行える場合があります。Mitraclip後は利尿薬の減量に留まらず術前血圧が低かった症例でもβblockerやRAS系阻害薬を十分量まで導入できリバースリモデリングしたケースを多く経験しております。MRによる心不全治療でお困りの症例がありましたら、評価や適応も含めて精査いたしますので是非ともご紹介いただければと思います。(渡邉真)
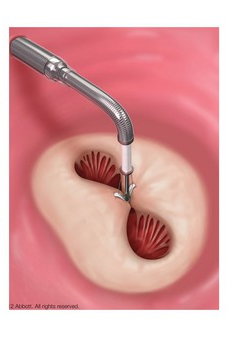

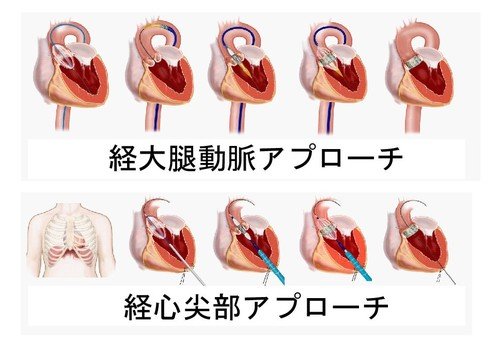
重度大動脈弁狭窄症に対する経皮的大動脈弁置換術
重度大動脈弁狭窄症に対しての経皮的大動脈弁置換術( TAVI)は本邦では 2013年10月に保険償還され、当院でも同年 12月からTAVI 治療を開始しております。循環器内科、心臓血管外科を中心としたハートチームにより術前の評価、治療方針決定から、実際の弁留置術、術後管理までを行っております。当院でのTAVI 治療成績は累計で留置成功率 99.7% (2019 年度 100%)、30日死亡率 1.1% (2020年度 0%)と良好な成績で推移しております。2020 年度に日本循環器学会の弁膜症ガイドラインも改訂され、75 歳以上、あるいは中等症以上の手術リスクまでTAVI の適応は拡大しており、当院でもガイドラインを反映させて治療方針を決定しております。また劣化した外科生体弁へのTAV in SAVも行っております。 また鼠径部からの挿入が難しいケースに関しましても当院では鎖骨下動脈、上行大動脈、心尖部とすべてのアプローチでの治療に対しても対応しております。 当院は2021年より専門施設に認定され、2023年からはTAVI専門施設より上位の施設で施行が可能な透析患者へのTAVIの施行が当院では可能になっております。
大動脈弁狭窄症でお困りの症例がありましたら是非ご紹介ください。(渡邉真)
卵円孔開存を原因とする奇異性脳塞栓症に対するカテーテル治療
脳塞栓症のなかには塞栓源が不明の症例が含まれますが、近年はこうした症例を塞栓源不明 の脳塞栓症(ESUS:Embolic Stroke of Undetermined Source)と呼び、新たな疾患概念として 注目を浴びております。このような症例の中には、少なからず卵円孔開存を原因とした奇異性 脳 塞栓症が含まれることが知られており、こうした症例に対する径カテーテル的卵円孔欠損症 (PFO)閉鎖術の有効性が報告されております。治療としては心房中隔欠損症閉鎖術と似たもの になりますが、専用のデバイスが本邦でも保険償還されたことや疾患概念の浸透から当院でも 治療件数が増加してきております。対象の患者ございましたらご紹介いただけましたら幸いです。 (塩見 紘樹)
出血リスクが高い抗凝固療法を要する心房細動症例に対する経皮的左心耳閉鎖術
心房細動症例においては多くの症例で脳塞栓症の予防のため抗凝固療法を必要としますが、一方で長期の抗凝固療法によって出血性合併症を来す症例も少なくありません。こうした抗凝固療法を要するものの、長期間の抗凝固療法が出血のリスクから困難である症例に対する新たな治療としてWatchmanデバイスを用いた経皮的左心耳閉鎖術が2019 年秋より本邦でも可能となっております。 この治療は、心房細動に関連した塞栓症の大部分の塞栓源である左心耳を閉鎖することで、抗凝固療法を行わなくとも塞栓症のリスクを低減させるものです。全身麻酔下に大腿静脈よりカテーテルを進め、左心耳に閉鎖デバイス(Watchman)を留置し左心耳を閉鎖します。術後に閉鎖栓が数か月で被膜に覆われ左心耳が閉鎖されることにより、手技から数か月後(3-6か月後)には、アスピリン単剤で抗凝固療法と同等の脳卒中(脳梗塞及び脳出血)の予防ができ、かつ出血事象については低減できる治療です。当院でも同治療を2019年10月より治療を開始しており、症例が急増しているニーズの高い分野です。高齢者で抗凝固療法中に出血で悩まれている方や抗凝固療法中に脳塞栓を再発された方などにはメリットの大きい治療かと考えております。対象患者様がおられましたらお気軽にご紹介頂けますと幸いです。(塩見 紘樹)
心不全
心不全管理に困る症例、また病態理解が困難な症例について、スタッフによる心不全診療カンファレンスを毎週 1 回開催しています。栄養カンファレンスも始めました。タファミジスやSGLT2阻害薬、ARNI、ベリシグアートなど新たに増えた治療薬の導入や弁膜症への介入をはじめとした非薬物治療など、個別病態にあった治療・検査が重要になっています。エコー・心臓MRIなど画像評価、心臓リハビリの状況、緩和医療の導入や、患者指導法などを検討しています。また、重症心不全・LVAD カンファランス開催など、心臓血管外科と合同で診療をすすめています。また、病院間・病診間の顔の見える関係を重視しています。
心臓リハビリテーション
心臓リハビリテーション部門では、入院加療中または外来通院中の患者の QOL改善・再 入院予防を目指し、医師・理学療法士・看護師・健康運動指導士・心理師・栄養士・薬剤師が一丸となって包括的評価と介入を行っています。
2023 年1月から12月までに新規に心臓リハビリテーションを開始した患者は400例、全4208件の心臓リハビリテーションを実施しました。
心臓リハビリテーションでは、従来より、冠動脈疾患患者に対するライフスタイル改善プログラム を提供してきました。最近では、経カテーテル的大動脈弁置換術(TAVI)や僧帽弁クリップ術(MitraClip)などの最新治療を受けた患者が、スムーズな社会復帰・生活への復帰を果たすための疾患管理プログラムとしても、その需要が高まっています。